У детей первых месяцев жизни, воспитывающихся в доме ребенка, развитие подобного рефлекса могут спровоцировать разнообразные ситуации, связанные с несоблюдением персоналом правил ухода и воспитания. Ограничение движений (при тугом пеленании); отсутствие поддержки (подбрасывание ребенка вверх при общении с ним); боль (медицинские манипуляции); резкие незнакомые звуки; внезапное наступление тишины, резкое изменение освещенности и т. п. могут выступить в качестве провоцирующих факторов развития СВМС.
Реакция усиливается, если воздействие фактора происходит во время засыпания. При этом тугое пеленание и ограничение движений ребенка во сне усиливают эффект резких звуков. Показано, что резкое звуковое раздражение во сне вызывают брадикардию, нерегулярное дыхание, трансформирующееся в апноэ.
Профилактика СВМС должна охватывать всех детей первого года жизни, поступивших на воспитание в дом ребенка. Профилактическая работа осуществляется в трех направлениях:
1) предупреждение нарушений в уходе за новорожденными и детьми первых месяцев жизни;
2) выявление детей группы риска развития СВМС, проведение превентивной терапии;
3) мониторинг респираторной и сердечной деятельности у детей из группы риска развития СВМС.
С целью выявления детей, относящихся к группе риска развития СВМС, всем новорожденным показано проведение оценки факторов риска (табл. 21).
Таблица 21

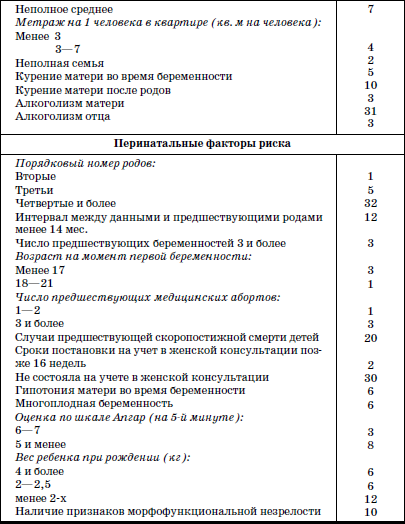
Если оценка риска не была проведена на предшествующих этапах выхаживания ребенка, ее проводят при поступлении малыша в дом ребенка. При выявлении суммы баллов более 70 он относится к группе риска СВМС и требует диспансерного наблюдения[2]:
1) ежемесячные осмотры с обязательной оценкой динамики длины и массы тела;
2) коррекция отклонений в состоянии здоровья (рахит, анемия, гипотрофия и др.);
3) медицинский отвод от профилактических прививок на 6 месяцев;
4) наблюдение невропатолога не реже 1 раза в 6 месяцев;
5) консультация кардиолога и регистрация ЭКГ – 1 раз в 2 месяца, проведение ЭХО КГ в возрасте 1 месяца;
6) консультация в специализированном центре.
При сумме более 100 баллов ребенок относится к группе высокого риска по развитию СВМС. В этом случае показана постановка на учет в специализированном кардиологическом центре. Особое внимание должно уделяться воспитанникам домов ребенка, перенесшим очевидные жизнеугрожающие состояния, недоношенным и имеющим при рождении массу менее 2000 г, детям с признаками морфофункциональной незрелости при нормальных параметрах физического развития.
Эффективным способом профилактики СВМС является строгое соблюдение рекомендаций по уходу за детьми первого года жизни.
– Ребенок должен спать на спине на плотном матрасе, без подушки.
– Нельзя оставлять ребенка одного во время сна – как дневного, так и ночного.
– Необходимо избегать воздействия на ребенка во время сна (в том числе дневного) резких звуков, световых раздражителей, запахов.
– Поддерживать температурный комфорт – не перегревать и не переохлаждать ребенка.
– Избегать тугого пеленания.
– В отсутствие грудного вскармливания молочное питание осуществлять современными адаптированными молочными смесями, обогащенными таурином, карнетином, витаминами, минеральными веществами и т. д.
Учитывая известные закономерности развития СВМС, повышенного внимания требуют дети, болеющие ОРВИ и недавно перенесшие вирусную инфекцию. В течение заболевания и в период реконваленсценции целесообразно обеспечить тщательное наблюдение воспитателей и медицинского персонала за ребенком в период сна. При возникновении жизнеугрожающих состояний необходимо оказать ему неотложную помощь с последующей госпитализаей, обеспечить свободное носовое дыхание и увлажнение воздуха в помещении изолятора или группы, где он пребывает.
Серьезную проблему могут представлять рефлюкс-ассоциированные апноэ, выявляемые у некоторых детей с эпизодами ОЖС (И.М. Воронцов). В этом случае меры, направленные на лечение гастроэзофагеального рефлюкса у детей с исходно высоким риском СВМС, выступают в качестве профилактики развития синдрома.
В последнее время большое внимание уделяется мониторингу респираторной и сердечной деятельности (Информационное письмо МЗ РФ «О методах профилактики синдрома внезапной смерти детей первого года жизни» от 05.03.04). Это исследование позволяет выявлять развитие жизнеугрожающих тахиаритмий и респираторную дисфункцию как потенциальную угрозу СВМС и делает возможным проведение дифференцированной превентивной терапии. В условиях стационара для этих целей используются полифункциональные медицинские мониторы, позволяющие регистрировать кардиореспираторные нарушения.
В условиях дома ребенка целесообразно проведение непрерывного мониторинга дыхательного ритма у детей группы риска в период сна в течение первых 4–6 месяцев жизни.
Кроме того, следует проводить мониторинг дыхания во время сна у детей первого года жизни с признаками ОРВИ и в период реконвалесценции, поскольку этот период опасен с точки зрения развития СВМС. Для мониторинга дыхательной функции в доме ребенка могут быть использованы современные приборы, предназначенные для регистрации респираторной паузы большой продолжительности у новорожденных и детей раннего возраста. Таким образом, в случае тяжелого апноэ, при возникновении необходимости в реанимационных мероприятиях неотложная помощь может быть оказана в кратчайшие сроки.
Медикаментозная превентивная терапия является важнейшей составляющей профилактики СВМС. Она включает:
– нейрометаболическую терапию (глютаминовая кислота, ноотропил, аминалон, глицин и др.);
– применение витаминов-антиоксидантов (витамины А, С, Е) и микроэлементов (селен);
– применение карнитина хлорида (ЭЛЬКАР) и рибофлавина, чередуя их на протяжении всего первого года жизни. Применение кардиореспиторного мониторинга позволяет выявить наиболее вероятные механизмы (кардиальные или респираторные) в случае развития СВМС у конкретного ребенка из группы риска и проводить целенаправленною профилактику.
ГЛАВА 6. Диагностика психических расстройств у детей раннего возраста
Изучению психических расстройств в раннем детстве сопутствует немало трудностей. Они связаны прежде всего с тем, что для психических расстройств в данном возрасте характерны:
– малая психопатологическая дифференцированность, обусловленная незрелостью морфофункциональных систем мозга;
– выраженная изменчивость;
– преобладание соматовегетативных и двигательных нарушений;
– фактическое отсутствие у ребенка осознания и переживания своего нездоровья.
Описать свои субъективные ощущения и точно выразить переживания может не всякий взрослый человек, даже принимая во внимание то, что он, как правило, способен хотя бы минимально проанализировать свое состояние. У ребенка же в возрасте до 3 лет еще не сформировалась внутренняя речь. Он может лишь почувствовать внутренний дискомфорт и выразить свои ощущения плачем и фразами типа «Мне плохо!»
Среди особенностей психопатолологии раннего детского возраста следует отметить также мозаичность клинической картины, обусловленную сочетанием психопатологических симптомов с различными особенностями нарушений психического развития (акселерация, ретардация, диссоциация) и транзиторностью (В.В. Ковалев, Н.В. Римашевская, Г.В. Козловская).
Значительный вклад в понимание сущности психических расстройств у детей раннего возраста внесло учение В.В. Ковалева об уровнях преимущественного нервно-психического реагирования ребенка на различные вредности. Всего таких уровней четыре, схематически можно выделить следующие:
2
См.: Методические рекомендации № 25. М., 1999.