• при положительном клиническом эффекте от проводимой терапии и отсутствии проявлений токсичности смена антибиотика обычно не производится;
• при отсутствии эффекта от лечения АБП следует иметь в виду возможность фальсификации препарата.
Необходимо подчеркнуть особенности применения антибиотиков в интернатных учреждениях:
• приоритет следует отдавать пероральным формам лекарственных средств;
• важно соблюдать стратегию минимальной достаточности – если в арсенале врача есть антибиотик, подходящий по спектру для лечения данного заболевания, то нет необходимости назначать другой препарат более широкой направленности или комбинацию препаратов (использование резерва необходимо оставить для стационаров, не провоцировать рост резистентных форм).
Современные антибактериальные препараты для детей имеют ряд положительных качеств:
• высокую активность в отношении основных патогенов (пероральные цефалоспорины II поколения и амоксициллин с клавулановой кислотой высокоактивны в отношении бета-лактамазопродуцирующих бактерий, устойчивых к антибиотикам пенициллиного ряда – пенициллин, ампициллин);
• высокую биодоступность (сопоставимую с парентеральным введением, концентрации антибактериального препарата в тканях и биологических жидкостях достигают максимальных значений);
• достигаются пролонгированный эффект и высокая эффективность при однократном приеме в день (макролид – азитромицин) или один раз в три дня (фосфомицин трометамол – при инфекции мочевыводящих путей);
• разнообразие лекарственных форм, соответствующих возрастным особенностям детей (от капель и суспензий для самых маленьких до таблетированных форм и капсул для старшего возраста);
• положительный эмоциональный настрой при лечении (замена инъекций приемом внутрь вкусного лекарственного препарата не вызывает негативных реакций на необходимость лечиться).
Лечение современными оральными препаратами экономически выгодно за счет высокой эффективности (отпадает необходимость в госпитализации, дополнительных обследованиях), снижения частоты осложнений, затрат на инъекционные материалы и т. д.
Следует обращать внимание на современные разработки доказательной медицины. Л.С. Страчунский выделяет приоритетные направления совершенствования антимикробной химиотерапии у детей в нашей стране:
• внедрение принципов доказательной медицины в диагностику и лечение;
• повышение внимания к клинической микробиологии, так как даже самые последние зарубежные публикации не могут заменить локальные данные по антибиотикорезистентности. В лабораториях необходимо наладить повседневную надежную идентификацию пневмококков, гемофильной палочки, пиогенных стрептококков и определение их чувствительности на основе международных стандартов; для стационаров – освоение методов выявления метициллинрезистентных стафилококков и бета-лактамаз расширенного спектра;
• выделение в каждом регионе лаборатории, ответственной за мониторинг антибиотикорезистентности.
Высокая эффективность и доступность современных антибиотиков позволила разработать стандарты антибиотикотерапии бактериальных инфекций у детей во внебольничных условиях и предположить щадящие пути введения препаратов, отказавшись по возможности от инъекций. Как пример приводим алгоритм лечения внебольничных пневмоний (табл. 16) и ран от укусов (табл. 18), поскольку в интернатных учреждениях эти формы патологии встречаются достаточно часто.
Таблица 16

Через 2 дня амбулаторного лечения детей с пневмонией проводится контроль по следующим признакам:
Ухудшение
• Не в состоянии пить.
• Втяжение грудной клетки.
• Другие опасные признаки.
Улучшение
• Нормализация частоты дыхания.
• Снижение температуры.
• Улучшение аппетита.
При ухудшении показана немедленная госпитализация. При улучшении – окончание антибиотикотерапии через 5 дней.
При отсутствии динамики – замена антибиотика или дополнение другого антибиотика, решение вопроса о госпитализации.
Раны от укусов – повреждения, серьезность которых часто недооценивается воспитателями и врачами. Опасность укушенных ран, нанесенных человеком или животными, в том, что они обычно осложняются местными инфекциями, которые нередко приобретают генерализованный характер. В связи с этим, наряду с местной хирургической обработкой и профилактикой столбняка, важное место в лечении данной группы пациентов занимает антибактериальная терапия (табл. 17).
Таблица 17

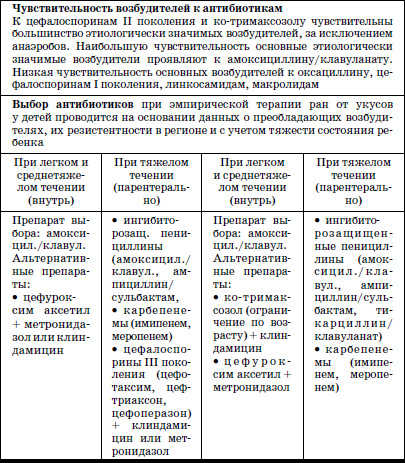
Длительность терапии: с профилактической целью проводят 3-4-дневные курсы антибиотикотерапии. При развитии целлюлита и абсцесса – 10–14 дней.
ГЛАВА 4. Атопический дерматит
Атопический дерматит является хроническим аллергическим заболеванием и развивается у детей с наследственной предрасположенностью. В основе болезни лежат воспалительные изменения кожи и изменение ее реактивности, которые нарушают естественную реакцию кожи на внешние и внутренние раздражители.
Атопический дерматит – одно из самых распространенных аллергических заболеваний, его диагностируют у 10–28 % детей; в структуре же всех аллергических заболеваний доля атопического дерматита колеблется от 50 до 75 %. За последние десятилетия во всех экономически развитых странах отмечается неуклонный рост заболеваемости атопический дерматитом.
Достаточно часто он наблюдается у детей, воспитывающихся в доме ребенка.
Начало заболевания в большинстве случаев приходится на ранний детский возраст, а у 60–70 % детей отмечается на первом году жизни. Приобретая хроническое течение, болезнь сохраняет свои клинические признаки на протяжении многих лет. Тяжелые формы ее резко снижают качество жизни больного ребенка и способствуют формированию психосоматических расстройств. Почти у половины детей, страдающих атопическим дерматитом, в последующем развиваются бронхиальная астма, поллиноз, аллергический ринит.
У 80 % детей, страдающих атопическим дерматитом, отмечается наследственная отягощенность по аллергическим заболеваниям. Причем чаще связь с ними выявляется по линии матери (60–70 %), реже по линии отца (18–22 %). При наличии атопических заболеваний у обоих родителей риск развития их у ребенка составляет 60–80 %, у одного из родителей – 45–50 %. Риск же формирования атопического дерматита у детей, родившихся у здоровых родителей, составляет всего 10–12 %. Врач дома ребенка должен выяснить все предпосылки возникновения этого страдания и исходное состояние здоровья ребенка. Конечно, неизбежные трудности выяснения семейного анамнеза детей в домах ребенка затрудняют проведение лечения, прогноз и профилактику атопического дерматита. Однако даже здесь нужно сделать все возможное, чтобы облегчить страдание детей и предупредить развитие инвалидизирующих состояний.
Развитие атопического дерматита тесно связано с воздействием различных аллергенов, среди которых у детей раннего возраста доминируют пищевые аллергены.
Практически любой продукт, используемый в питании ребенка, может стать причиной развития атопического дерматита, при этом частота возникновения аллергической реакции зависит от характера продукта и его индивидуальной переносимости.
Большую роль в развитии атопического дерматита играют так называемые перекрестные реакции между различными группами пищевых аллергенов. Аллергические реакции на один пищевой продукт наблюдаются, как правило, у небольшой части детей (0,5–2%), у остальных отмечается сложная пищевая аллергия, в основе которой большую роль играют именно перекрестные реакции.