Алгоритм ведения беременных
Обобщение более чем 40-летнего опыта ведения беременности при тяжелых формах изоиммунизации, накопленного в НИИАГ им. Д. О. Отта СЗО РАМН, позволило разработать и внедрить алгоритм диагностики и лечения пациенток, имеющих беременность в резус-конфликтном браке.
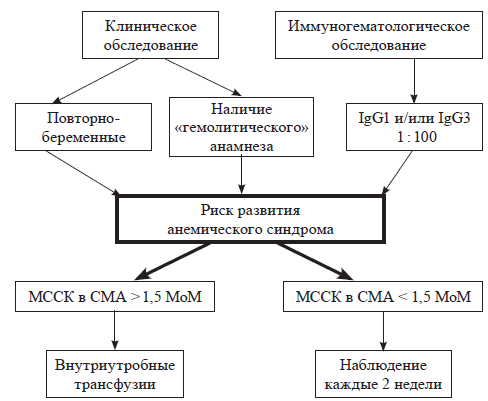
Схема 2. Лечебно-диагностический алгоритм введения беременности при изоиммунизации
Наблюдение беременнных группы риска по развитию изоиммунизации и ее тяжелых форм проводится амбулаторно в условиях специализированного приема врачами акушерами-гинекологами отделения ультразвуковой диагностики на базе научно-поликлинического отделения НИИАГ им. Д. О. Отта СЗО РАМН.
Условная схема лечебно-диагностического алгоритма, используемого при ведении пациенток, беременность которых наступила в иммуноконфликтном браке, представлена на схеме 2.
Основными задачами предложенного нами алгоритма являются следующие. Во-первых, не допущение развития сенсибилизации у несенсибилизированных женщин. Во-вторых, своевременная диагностика и коррекция тяжелого анемического синдрома у плодов сенсибилизированных женщин, обеспечивающая профилактику отечной формы заболевания и хронической гемической гипоксии у плода.
Для решения первой задачи при первичном консультировании резус-отрицательных пациенток следует уточнить, действительно ли брак является резус-конфликтным. Если на этот вопрос пациентка отвечает положительно, то повторно перепроверяется группа и резус-фактор крови матери и отца. Особое внимание уделяется также беременным, имеющим группу крови О (I) и супруга с иной группой крови в связи с возможностью развития у матери изоиммунизации по системе АВО.
При подтверждении наличия иммуноконфликтного брака исследуется кровь матери на наличие антиэритроцитарных антител. Проводится тщательный сбор анамнеза, включая трансфузионный. Подробно анализируются сведения о течении предыдущих беременностей, наличии в прошлом гемолитической болезни плода/новорожденного.
Если беременность наступила у супружеской пары, в которой мать – резус-отрицательна, а отец – резус-положительный, то такой брак до момента родов считают резус-конфликтным, требующим проведения антенатальной профилактики при отсутствии в крови беременной антирезусных антител. Каждой несенсибилизированной женщине, включая планирующих беременность, разъясняется необходимость и сроки проведения профилактики резус-изоиммунизации иммуноглобулином человека Rh0 (D).
При отсутствии антиэритроцитарных антител повторное исследование на их наличие в крови матери выполняется в 28 недель беременности для решения вопроса
о необходимости и возможности проведения первого этапа иммунопрофилактики (см. соответствующую главу).
В случае если до 28-й недели беременности у пациентки появились акушерские осложнения или проводятся операции, способные усилить сенсибилизацию (см. соотвествующие главы), то для решения вопроса о необходимости и возможности проведении дополнительной иммунопрофилактики требуется повторное определение наличия антиэритроцитарных антител. Профилактика проводится только несенсибилизированным беременным.
Если антенатальная иммунопрофилактика проведена, то повторное введение иммуноглобулина зависит от его количества, введенного первый раз, и периода полувыведения конкретного препарата.
После проведения иммунопрофилактики дальнейшее исследование резус-антител не проводится. Решение о необходимости проведения второго этапа иммунопрофилактики принимают после рождения ребенка. Второй этап иммунопрофилактики проводят только при рождении резус-положительного ребенка у резус-отрицательной несенсибилизированной или получившей первый этап иммунопрофилактики матери.
Если в крови беременной при первом визите к врачу обнаружены антиэритроцитарные антитела, то проводят их идентификацию с определением классов и, обязательно, субклассов, а также концентрации иммуноглобулинов.
Группой риска по развитию гемолитической болезни плода/новорожденного считают сенсибилизированных беременных, имеющих циркулирующие в крови агрессивные классы антиэритроцитарных антител. Степень риска зависит от выявленных субклассов и прямо зависит от концентрации и суммарного титра антиэритроцитарных антител.
Получение результатов иммуногематологического обследования дает возможность предварительно оценить агрессивность имеющегося у каждой конкретной беременной аллоиммунного процесса. Это, в свою очередь, позволяет врачу в дальнейшем правильно планировать количество необходимых пациентке визитов к врачу и ультразвуковых исследований.
При выявлении в крови беременной в высоком титре антиэритроцитарных антител агрессивных субклассов (IgG1 и/или IgG3), свидетельствующих о высоком риске развития заболевания у плода, беременной рекомендуется наблюдаться с частотой 1 раз в две недели.
Если данные иммуногематологических исследований матери свидетельствуют о наличии в крови матери неагрессивных субклассов антител (IgG2 и/или IgG4), то пациентке рекомендуют посещать специализированный прием один раз в месяц.
В процессе динамического наблюдения на специализированном приеме в НИИАГ им. Д. О. Отта СЗО РАМН помимо результатов иммуногематологических исследований мы анализируем ультразвуковые биометрические и допплерометрические маркеры гемолитической болезни плода (см. соответствующие главы), позволяющие выявить наличие и тяжесть гемолитической болезни плода, в том числе анемического синдрома. Последний идентифицируют на основании выявления у плода гипердинамического типа мозгового кровообращения, характеризующегося ростом максимальной систолической скорости кровотока в средней мозговой артерии по методу G. Mari (1995).
Внедрение этого диагностического подхода для диагностики выраженной анемии у плода позволило полностью отказаться от выполнения инвазивных манипуляций (амниоцентез, кордоцентез) с целью диагностики анемического синдрома у плода до 35-й недели беременности. Значение этого факта трудно переоценить, поскольку даже в руках опытного врача после перенесенных инвазивных вмешательств наблюдается 1–3 % акушерских осложнений. Метод G. Mari мы используем и для выбора оптимального срока повторных трансфузий.
Внутриутробные трансфузии осуществляются в условиях стационара. Подготовка и подбор отмытых и фильтрованных эритроцитов донора О (I) Rh (-) для внутриматочных трансфузий, а также необходимые иммуногематологические исследования беременным и донорам проводятся в отделении переливания крови НИИАГ им. Д. О. Отта СЗО РАМН. Сроки пребывания беременной в стационаре после выполнения трансфузии зависят от функционального состояния плода непосредственно после трансфузии и в ближайшие дни после нее.
Срок и способ родоразрешения определяется индивидуально в зависимости от тяжести аллоиммунного процесса, перенесенных внутриутробных трансфузий, функционального состояния плода, наличия у матери акушерских и экстрагенитальных заболеваний.
Особую группу аллоиммунизированных составляют беременные, имеющие конфликт с плодом по редким антигенам эритроцитов. Как правило, подобные женщины уже имеют неблагоприятные перинатальные исходы в анамнезе, причины которых не всегда установлены. При этом гибель плодов часто наблюдается на фоне развития у них отечного синдрома.
В этих случаях стандартное обследование, к сожалению, не приносит результатов, поскольку беременная может иметь положительную резус-принадлежность крови, может отсутствовать также и иммунный конфликт с супругом по группе крови.
Патогенез такого иммунного процесса, устанавливается по результатам углубленного иммуногематологического обследования, включающего расширенную идентификацию антиэритроцитарных антител, определение их субклассов и концентраций.
Срок и способ родоразрешения беременных при изоиммунизации зависит от тяжести аллоиммунного процесса, возможности использования внутриутробных трансфузий и функционального состояния плода.