97,5
Na+, ммоль/л
138
146
135
141
132
140
133
141
Са2+, ммоль/л
2
2,6
2,3
2,5
2,2
2,2
2,2
2,5
С поправкой2
2,3
2,6
2,25
2,57
2,3
2,5
2,3
2,59
Альбумин, г/л
44
50
39
49
36
44
33
41
Некоторые биохимические показатели плазмы крови у женщин (не анализировались по триместрам)
Небеременные
женщины
Беременные
женщины
Щелочная фосфатаза
3—300 МЕ/л
до 450 МЕ/л3
Бикарбонаты, ммоль/л
34—30
20—25
Креатинин, мкмоль/л
70—150
24—68
Мочевина, ммоль/л
2,5—6,7
2—4,2
Мочевая кислота, мкмоль/л
150—390
100—270
1 Кальций с поправкой на уровень альбумина плазмы.
2 Иногда значительно более высокий уровень при нормально протекающей беременности [3].
Прочие изменения. Объем вдыхаемого и выдыхаемого воздуха возрастает с 7 до 10 л/мин — глубина дыхания увеличивается под влиянием прогестерона. Моторика кишечника снижается, что приводит к запорам, замедлению опорожнения желудка и, при расслаблении кардиального сфинктера, — к изжогам и болям в нижней части груди и в области желудка. Начиная с 10-й недели почечные лоханки и мочеточники расширяются — объем почечной лоханки увеличивается с 12 до 75 мл. Частота императивных позывов на мочеиспускание вначале увеличивается в связи с возрастанием скорости клубочковой фильтрации на 60 %, а позже — в связи с давлением головки плода на мочевой пузырь. Мускулатура мочевого пузыря расслабляется, что может способствовать стазу мочи, а затем и развитию инфекции.
Тесты на беременность. Они основаны на определении, р-субъ-единицы хорионического гонадотропина человека в моче, собираемой ранним утром; тест положителен также при трофобластической болезни (с. 44). При беременности тест становится положительным начиная с 1-го дня первой отсутствующей менструации и вплоть до 20-й недели беременности; он остается положительным также еще в течение 5 дней после аборта или смерти плода. В прочих обстоятельствах частота ложноположительных результатов очень низкая.
Акушерство
Оксфордский справочник для клиницистов
Нормальные роды
Начиная с 30-й нед беременности появляются маточные сокращения, описанные Брекстоном Гиксом. Они представляют собой безболезненные «тренировочные» сокращения с силой давления в
15 мм рт.ст. (в родах давление составляет около 60 мм рт.ст.) и наиболее часто наблюдаются на сроке после 36 нед.
Нормальные роды (рис. 3). Это роды, происходящие после 37 нед беременности. Их определяют как спонтанное влагалищное родо-разрешение ребенком в течение 24 ч от начала регулярных спонтанных сокращений матки. Их предвестником зачастую становится от-хождение из маточного зева пробки цервикальной слизи и небольшого количества крови, содержащей мембраны (пленки). Эти мембраны (пленки) затем могут разрываться. В течение 1 ч после отхож-дения слизистой пробки и крови матка начинает сокращаться.
Первый период родов. Он включает время от начала регулярных сокращений до полного раскрытия шейки матки (шейка не охватывает головку плода). Перед раскрытием сначала происходит сглаживание шейки матки (она становится тоньше и мягче). После достижения шейкой матки диаметра 3 см удовлетворительной считается скорость раскрытия 1 см/ч. Первый период родов в целом длится до 12 ч у первородящих и 7 Ч2 ч — у многорожавших женщин. В ходе первого периода родов ежечасно контролируют пульс, артериальное давление и температуру тела матери, каждые полчаса оценивают сокращения матки — их силу (при сокращении следует уметь идентифицировать матку пальцами) и частоту (в идеале в течение каждых 10 мин должно быть по 3 сокращения продолжительностью до 1 мин). Каждые 4 ч выполняют влагалищное исследование для оценки степени раскрытия шейки матки, положения и стояния головки плода (измеряемого в сантиметрах над седалищными остями) и отмечают степень формирования головки плода (с. 112). Отмечают состояние (в частности, цвет) околоплодной жидкости (с. 164). Каждые 4 ч исследуют анализы мочи матери на содержание кетонов и протеина. Если у матери развивается кетоз (кетоацидоз), то ей внутривенно вводят 10% раствор декстрозы. Число сердечных сокращений плода (если оно не мониторируется постоянно) определяют каждые 15 мин. Фиксируют их перед началом сокращений матки, во время и непосредственно после этого.
Второй период родов. Это отрезок времени от полного раскрытия шейки матки до рождения ребенка (см. раздел «Движения головки плода в родах», с. 112). У матери возникает потребность тужиться и выталкивать из себя плод, используя при этом силу мышц живота и способ Вальсальвы, чтобы помочь движению ребенка. Когда головка плода опускается, промежность матери растягивается и при этом возникает зияние ануса. Нормальная продолжительность второго периода родов — 45—120 мин у первородящих и 15— 45 мин у повторнородящих женщин. Задачей персонала в этот период является предотвращение внезапных родов (которые угрожают
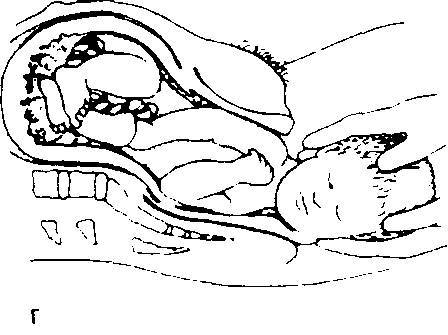
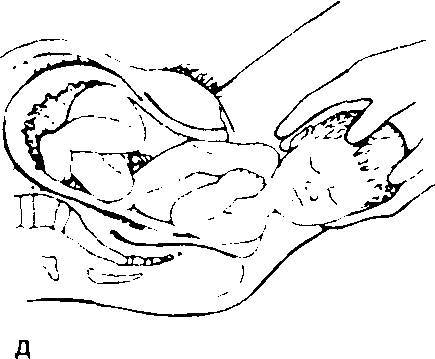
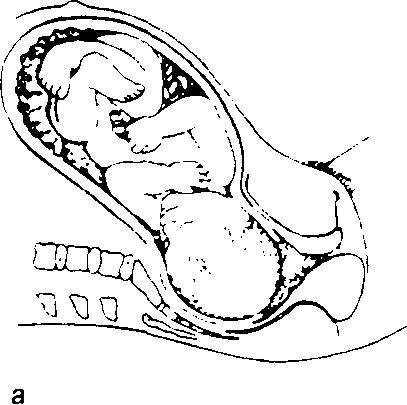
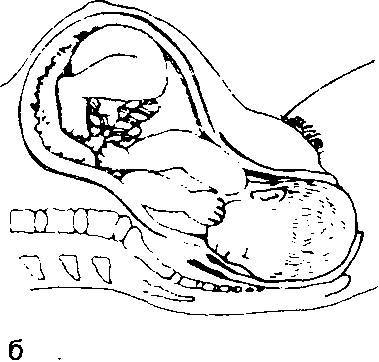
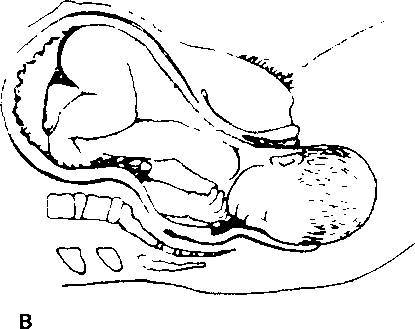
Рис. 3. Нормальные роды.
а — первый период родов. Шейка матки рвскрывавтся. После полного раскрытия шейки матки головка плода подвергается дальнейшему сгибанию и еще дальше опускается в малый газ; б — на ранней стадии второго периода родов головка плода поворачивается на уровне ости подвздошной кости таким образом, что затылок прилегает к передней стенке малого газа. На поздней стадии второго периода родов головка прорезывается через вульварное кольцо и промежность растягивается над головкой; в — головка плода родилась. Плечики плода еще лежат наискосок в средней части малого таза; г—рождение переднего плечика. Плечики ротируются таким образом, что располагаются в прямом диаметре выхода газа. Головка ротируется в сторону материнского бедра, при I позиции — в сторону правого бедра, при II — в сторону левого. Родившаяся головка оттягивается кзади, переднее плечико подходит под лоно; д — рождению заднего плечика способствует поднятие (отведение) акушером головки плода кверху с одновременной тракцией наружу.
Нормальные роды
внутричерепным кровоизлиянием у плода) путем давления на промежность матери снаружи внутрь.
Третий период родов представляет собой отхождение плаценты. Поскольку матка после рождения ребенка сразу сокращается до размеров, соответствующих 20-й неделе беременности, то плацента отделяется из матки за счет губчатого слоя базальной децидуальной оболочки. Затем она скручивается и необильное ретроплацентарное кровотечение способствует ее окончательному отделению. Признаки отделения плаценты: вытягивающаяся наружу пуповина, прилив крови (ретроплацентарное кровотечение) из влагалища, матка поднимается и сокращается в брюшной полости (что можно определить пальпаторно), а также приобретает более шаровидную форму. Применение синтометрина (Syntometrine; 500 мкг эргометрина малеата + + 5 ЕД окситоцина) внутримышечно, после рождения переднего плечика плода, приводит к сокращению продолжительности третьего периода родов (до 5 мин), а также к снижению частоты кровотечений в послеродовом периоде. Однако в этой связи возникают проблемы, если своевременно не была диагностирована двойня. Такая практика также привела к увеличению частоты случаев задержки отхождения плаценты (с. 186).