Осложнениями диабета могут быть интеркуррентные заболевания и сосудистые поражения, которые проявляются ангиопатиями, ретинопатиями, нефропатиями и нейропатиями.
Диагностика
Для постановки диагноза важны следующие показатели:
– нормальное содержание глюкозы натощак в плазме крови составляет до 6,1 ммоль/л (119 мг/дл);
– нарушение гликемии натощак характеризуется содержанием глюкозы в плазме крови натощак от 6,1 ммоль/л (119 мг/дл) до 7 ммоль/л (126 мг/дл);
– гликемия в плазме крови натощак составляет более 7 ммоль/л (126 мг/дл).
Диагноз подтверждается после повторного определения глюкозы в крови, а также при повышении уровня глюкозы в плазме крови натощак более 7 ммоль/л и в капиллярной крови более 6,1 ммоль/л (119 мг/дл).
Для диагностики важно определение содержания инсулина, проинсулина, С-пептида в сыворотке крови и гликозурии, а также фруктозамина и гликозилированного гемоглобина. Уровень последнего в 2–3 раза превышает показатели здоровых людей.
Диагноз «сахарный диабет» является достоверным при наличии следующих симптомов и показателей:
– полиурия;
– полидипсия;
– потеря массы тела;
– гликемия в плазме крови более 7 ммоль/л;
– показатели гликемии более 11 ммоль/л после нагрузки (75 г глюкозы перорально).
Для выявления доклинических нарушений углеводного обмена применяется глюкозотолерантный тест. Он проводится при неясном диагнозе, если имеются сомнительные результаты глюкозы крови натощак, случайно выявлена глюкозурия или на фоне нормального уровня глюкозы отмечаются симптомы сахарного диабета.
Тест на толерантность к глюкозе проводится следующим образом:
– на 3 дня назначается обычное питание с суточным содержанием углеводов 250 г;
– утром у больного берут кровь из пальца для определения глюкозы, после этого дают выпить раствор, содержащий 75 г глюкозы в 200 мл воды или чая с лимоном;
– кровь берут из пальца через 60 и 120 минут после этого для определения нагрузки;
– на основании полученных данных выстраивается кривая, по вертикали откладывают концентрацию сахара ммоль/л, а по горизонтали время (минуты).
Уровень глюкозы при проведении теста составляет:
– натощак – 3,9–5,8;
– через 30 минут – 6,1–9,4;
– через 60 минут – 6,7–9,4;
– через 90 минут – 5,6–7,8;
– через 120 минут – 3–6,7.
Для подбора лечения больным сахарным диабетом проводят гликемические и глюкозурические профили с исследованием уровня глюкозы каждые 3 часа. Основным при этом является определение дозировки инсулина и степени питания больного для устранения риска развития гипогликемических состояний. Для этого выполняется исследование содержания глюкозы в крови в течение дня.
Первый анализ проводится перед завтраком, затем через 90 минут после этого, перед обедом, через 90 минут после него, перед ужином и через 90 минут после этого. Последнее исследование проводится перед сном. Кроме того, необходимо исследование кетоновых тел и глюкозурии. В норме содержание сахара в моче составляет до 0,83 ммоль/л, а при сахарном диабете оно значительно выше. Наличие кетоновых тел указывает на тяжелое течение заболевания. Об этом также свидетельствуют ацетон в моче и снижение РН крови, что может являться признаком развития диабетической комы.
Определение С-пептида позволяет оценить состояние В-клеток, в норме его содержание в сыворотке крови составляет 0,1–1,22 ммоль/л. При инсулиннезависимом сахарном диабете этот показатель остается нормальным, а при инсулинозависимом его базальный уровень не определяется.
Кроме того, определяются аутоантитела к островковым клеткам и глутаматдекарбоксилазе.
Лечение
Основным в лечении являются диетотерапия и прием препаратов, нормализующих уровень сахара в крови. Всем больным назначается стол № 9, предусматривающий снижение энергетической ценности питания за счет легкоусвояемых углеводов и животных жиров, с содержанием белка, соответствующим физиологическим нормам.
Для медикаментозного лечения назначаются сахаропонижающие препараты (табл. 3):
– инсулин и его аналоги;
– таблетированные сахаросодержащие препараты;
– сахаропонижающие лекарственные растения. Инсулин и его аналоги назначаются больным с сахарным диабетом I типа, беременным или кормящим женщинам (независимо от типа диабета); больным с диабетом перед оперативным вмешательством или с тяжелыми формами заболевания.
Для лечения диабета I типа применяются:
– инсулин короткого действия, который действует 6–8 часов и вводится подкожно, внутримышечно;
– инсулин средней продолжительности действия, который действует до 14–18 часов и вводится подкожно или внутримышечно;
– инсулин длительного действия, который действует до 30 часов.
В последнее время были разработаны новые препараты белкового высокомолекулярного действия.
Назначаются следующие режимы инсулинотерапии:
– инсулин короткого действия и средней продолжительности перед завтраком и ужином;
– инсулин короткого действия перед завтраком, обедом и ужином, инсулин средней продолжительности перед завтраком и ужином;
– инсулин короткого действия перед завтраком, обедом и ужином, инсулин средней продолжительности действия на ночь в 22 часа.
Коррекция инсулина проводится после измерения уровня глюкозы в крови.
Сегодня не существует альтернативы для терапии инсулином. Это заместительная терапия, без которой жизнь больного невозможна, так как диабет I типа является следствием абсолютного дефицита собственного повреждения В-клеток поджелудочной железы. В последнее время применяются 2 вида инсулинотерапии – традиционная и интенсифицированная. При сахарном диабете I типа оптимальным является применение препаратов, которые позволяют имитировать физиологическую секрецию инсулина с постоянным базальным уровнем гормона в крови и пиками его концентрации в ответ на пищевую нагрузку. Поддержание гликемии на нормальном уровне обеспечивает профилактику поздних осложнений сахарного диабета.
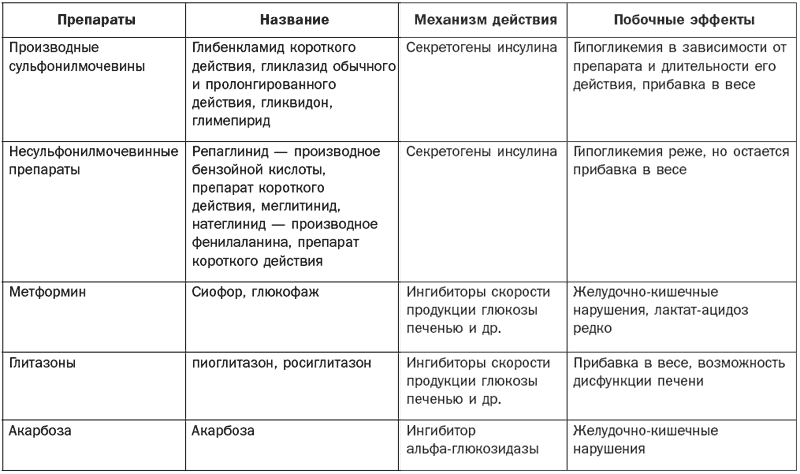
Таблица 3
Современные сахаропонижающие препараты
Адекватной считается гликемия натощак и перед едой 5,1–6,5 ммоль/л, через 2 часа после еды – 7,6–9 ммоль/л, перед сном – 6–7,5 ммоль/л, а HbA1c – 6,1–7,5 %.
Интенсифицированной (интенсивной) инсулинотерапией называется такой режим введения инсулина, который предполагает 4–5 инъекций инсулина в день и частые измерения глюкозы в крови самим пациентом с коррекцией дозы инсулина. Таким образом, достигается контроль над диабетом I типа.
Так как в основе этого заболевания лежат как нарушения функции инсулиносекретирующих островков поджелудочной железы, так и снижение чувствительности периферических тканей к инсулину или инсулинорезистентности, в результате этого уровень сахара крови повышается выше нормальных показателей.
Основной терапевтической целью для больных сахарным диабетом II типа является снижение гликозилированного гемоглобина (HbA1c) до уровня ниже 6,5 %, для чего необходимо поддерживать уровень глюкозы натощак на уровне 5,5 ммоль/л, а через 2 часа после еды – ниже 7,5 ммоль/л.
Лечение сахарного диабета II типа включает в себя диету, дозированную физическую нагрузку, обучение больных самоконтролю диабета и медикаментозную терапию.
Для лечения диабета II типа применяются следующие препараты:
– средства, влияющие на снижение всасывания углеводов в желудочно-кишечный тракт (акарбоза и др.);
– бигуаниды (метформин);
– средства, стимулирующие секрецию инсулина, препараты сульфонилмочевины (глибенкламид, гликлазид, гликвидон и препараты III поколения – глимепирид);
– препараты короткого действия (глинизиды). Применяются также моноинсулинотерапия либо комбинированная терапия, которая заключается в назначении пероральных сахаропонижающих препаратов и проведении инсулинотерапии. Качественный контроль над заболеванием обеспечивается путем специальных приборов – дозаторов. Они применяются с 1980-х годов, но в настоящее время используются совершенно новые приборы, которые предназначены для самостоятельного использования в качестве средств для введения пенициллина (шприцы-ручки). Но в настоящее время, особенно у тяжелых больных, начали применять постоянное введение инсулина помповым методом. Уколы заменяются постоянным введением инсулина, причем в тех дозировках, которые нужны в данный момент. Скорость его введения можно регулировать самостоятельно. Этим отличаются современные помповые аппараты, которые максимально достоверно имитируют работу поджелудочной железы, а заместительная терапия становится похожей на природную секрецию инсулина. В помпе используются препараты инсулина короткого действия. Она является надежным помощником в компенсации заболевания для детей и подростков с тяжелой формой сахарного диабета. Для перехода на помповую терапию госпитализация не требуется, все лечебные манипуляции проводятся в поликлинике. Однако установка помпы требует от врача специальных навыков и умения, а для грамотного ее использования необходимо специальное обучение.