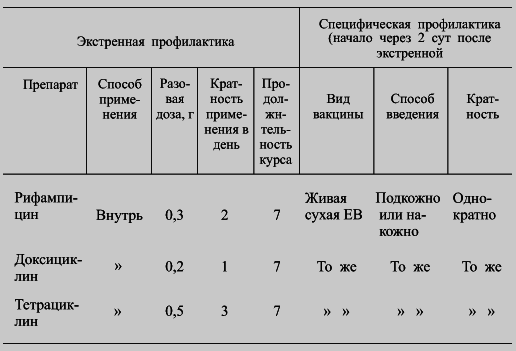
Ниже приводится схема сочетанного применения средств экстренной и специфической профилактики чумы (табл. 24). В принципе, в подобных случаях для прививок лучше было бы использовать полирезистентную вакцину, о которой говорилось в разделе 5.1, а для ревакцинаций — «химическую» вакцину С. М. Дальвадянца.
6.3. Личная профилактика
Говоря о профилактике, нельзя не подчеркнуть необходимость тщательного соблюдения всех мер безопасности, в первую очередь, медицинским персоналом и работниками лабораторий. В противочумной системе СНГ для этого действуют специальные инструкции, которые предусматривают обязательную личную профилактику, правильное использование противочумного костюма, надежную текущую и заключительную дезинфекцию, учёт культур, своевременное обеззараживание материала, уничтожение зараженных (биопробных) животных и посевов и, наконец, резкое ограничение круга лиц, принимающих участие в исследованиях или наблюдении за больными. Недооценка этих мер или пренебрежение ими служили причинами неоднократных внутрибольничных и лабораторных заражений, часто с трагическими исходами [Мартиневский И. Л., Молляре Г.,1971; Барагамова Э. Е., 1988].
7. Общие меры борьбы с чумой
Мероприятия по локализации и ликвидации очагов чумы среди людей отрабатывались в процессе многолетней практики борьбы с этой инфекцией и общий план их сохраняется поныне [Федоров В. Н. и др., 1955; Комитет экспертов ВОЗ по чуме, 1971; Наумов А. В., Самойлова Л. В., 1992; Черкасский Б. Л., 1997; Wu Lien-Teh et al., 1936; Pollitzer R., 1954; Bahmanyar M., Сavanaugh D. C., 1976; Butler Т., 1983; и др.].
Мероприятия по локализации очагов:
— выявление и изоляция (госпитализация) всех больных;
— обсервация в течение 6 дней всех лиц, соприкасавшихся с больными чумой, трупами, зараженными вещами, или участвовавших в забое больных верблюдов или в охоте на грызунов (сурков, диких кроликов и пр.) в местах эпизоотий;
— немедленная госпитализация остро лихорадящих больных, обнаруженных в процессе обсервации;
— строгое соблюдение медицинским и обслуживающим персоналом госпиталей и бактериологических лабораторий всех мер личной безопасности;
— первичная дезинфекция зараженных объектов, личных вещей и выделений больных и предметов обихода;
— подворные обходы в населенных пунктах, где выявлены больные;
— организация в необходимом объеме карантина для предотвращения выноса заразы за пределы очага;
— проведение, после уточнения показаний, экстренной профилактики и вакцинации, если будет признана необходимость последней.
Условием, от которого во многом зависит судьба очага, является немедленное оповещение об эпидемической ситуации органов власти и санпросветработа среди населения.
Первоочередные меры по ликвидации очага:
— уточнение границ очага;
— выявление источников инфекции и связанных с ними видов животных и переносчиков;
— выявление и захоронение трупов;
— заключительная дезинфекция;
— широкомасштабная и тщательная дезинсекция (при этом рекомендуется, где возможно, проверять блох на чувствительность к инсектицидам);
— борьба с грызунами (дератизация) как в населенных пунктах и вокруг них, так и в жилищах людей, если заболевания людей связаны с эпизоотиями.
Очаг следует считать ликвидированным с момента выписки последнего реконвалесцента при условии отрицательного бактериологического анализа (см. раздел 4.5) и завершения всех работ по обеззараживанию очага.
После выписки переболевшего за ним устанавливается наблюдение в течение 3 мес.
В этом разделе мы остановились лишь на том, что касается борьбы непосредственно с чумой среди людей и не затрагивали проблемы ликвидации чумы как таковой, которые намного сложнее и подробно рассмотрены во многих специальных работах. Кроме того, общие принципы и стратегия борьбы с чумой намечены консультативным совещанием ВОЗ [ «Эпидемиологический надзор за чумой и борьба с этим заболеванием». 1980].
Заключение
Много лет назад (1966, 1974) мы пытались прогнозировать направления дальнейших исследований по чуме. Поэтому небезынтересно проанализировать, насколько оправдался наш прогноз.
Как мы и предполагали, начиная с конца 70-х годов, основное внимание стали уделять изучению взаимоотношений Y. pestis с его хозяевами, чему в немалой степени способствовало открытие тесной связи между вирулентностью чумного микроба и наличием у него плазмид. При этом важно, что исследования стали проводить в сравнительном плане, с привлечением близких «родственников» возбудителя чумы (Y. pseudotuberculosis и Y. enterocolitica. В итоге были получены ответы на многие неясные ранее вопросы и найдены подходы к выяснению генетических механизмов регуляции вирулентности. Неудивительно поэтому, что этому мы уделили так много внимания. Однако мы далеки от мысли, что наш анализ может полностью удовлетворить читателя. Слишком уж велик объем новых данных и чтобы их обобщить, нужна специальная книга.
В то же время наш прогноз не оправдался в той части, которая касалась проблем интоксикации при чуме. Никаких принципиальных открытий в этой области не сделано, да и особого интереса к этому проявлено не было. Пожалуй, новым является лишь то, что центр тяжести с «мышиного» токсина сместился в сторону эндотоксина (ЛПС) и, таким образом, частная проблема (интоксикация при чуме (стала частью общей (интоксикации при инфекциях, вызываемых другими грамнегативными микробами, хотя и здесь успехов пока не много [McCartney A. C., Wardlaw A. C., 1985]. Отметим, что большинство наших представлений о патогенезе чумы продолжает базироваться на тех данных, которые были получены еще до начала эры антибиотиков и поэтому допускались некоторые повторы.
Столь же мало внимания уделяли вопросам популяционной генетики чумного микроба. А ведь без соответствующих данных трудно понять взаимоотношение клеток, селективную роль среды и влияние временных факторов и метаболитов на поведение популяций и их сочленов.
За прошедшие годы определилось, наконец, место Y. pestis в общей системе микроорганизмов, но не все еще ясно. Несмотря на отмеченный выше сравнительный подход к изучению чумного микроба, до сих пор остается загадкой, почему он вызывает инфекцию с трансмиссивным механизмом передачи, а Y. pseudotuberculosis и Y. enterocolitica относятся к числу типичных возбудителей кишечных заболеваний.
Зашла в тупик и проблема существования чумного микроба в природе и все больше внимания стала привлекать идея о возможности персистенции его во внешней среде. Вместе с тем среди наших биологов созрело убеждение в бесплодности попыток покончить с чумой путем ликвидации её природных очагов, хотя раньше на это возлагалось много надежд.
Получила дальнейшее развитие наша идея о цикличности течения современной чумы у человека. Стали накапливаться данные о том, что бациллоносительство, повторные случаи заболеваний и вторичные осложнения (не столь уж редкие явления.
По нашему мнению, в ближайшем будущем предстоит сосредоточиться на следующих задачах:
— расшифровке механизмов биохимической адаптации чумного микроба к меняющимся условиям существования in vitro, в частности с учетом регуляторной функции температурного фактора; обнаружении особенностей физиологии и химического состава, присущих культурам чумного микроба в организме хозяиев; выяснении причины неодинаковой агрессивности штаммов возбудителя, обладающих одинаковым набором известных сейчас факторов вирулентности; поиске принципиально новых подходов к решению проблемы интоксикации при чуме; интенсификации изучения интимных сторон иммуногенеза.