ОСОБЕННОСТИ КЛИНИЧЕСКОЙ КАРТИНЫ МОЧЕКАМЕННОЙ БОЛЕЗНИ У БОЛЬНЫХ С ПОВРЕЖДЕНИЕМ СПИННОГО МОЗГА
Так как чувствительности ниже места повреждения спинного мозга в первые дни реабилитации еще нет, то клиника прохождения камня по мочевыводящим путям имеет свои особенности. Днем и ночью усиливается потливость волосистой части головы и кожных покровов выше места повреждения спинного мозга. Со стороны мочеточника, по которому двигается камень, наблюдаются участки напряжения передних мышц живота. Пациенты могут жаловаться при этом на дискомфорт, возникающий в какой-либо половине живота. Точную локализацию дискомфорта они не в состоянии определить. По всему телу пациенты отмечают «ползанье мурашек». Когда камень выходит из мочевыводящих путей, процесс разрешается и состояние стабилизируется до отхождения следующего камня.
У всех 87 больных отмечались вышеназванные симптомы и наличие песка в моче. Отхождение крупных камней наблюдалось у 14 пациентов — 16,7 %. Специальных урологических вмешательств не проводили. Всем пациентам в первые 2 месяца назначались урологические сборы трав, обильное питье, спазмолитики.
У всех хронических больных отмечается наличие мочекаменной болезни, отхождение крупных и мелких камней. При интенсивной реабилитации, во избежание осложнений, необходимо участие уролога в реабилитационном процессе в первые два месяца, пока не очистятся мочевыводящие пути. Усиленное отхождение камней и усиление пассажа мочи также свидетельствуют об улучшении функции вегетативной нервной системы, иннервирующей почки и мочевыводящие пути.
ВОССТАНОВЛЕНИЕ ТЕРМОРЕГУЛЯЦИИ И ГЕМОДИНАМИКИ
Как только нижние конечности становятся теплыми и в них усиливается кровоток, появляются отеки, которые особенно выражены в первые 2–3 недели. Под кожей нижних конечностей могут появляться спонтанные гематомы, свидетельствующие об усилении кровотока по не работавшим ранее капиллярам. Дистрофически измененные стенки капилляров не выдерживают давления и лопаются, что сопровождается кровоизлияниями под кожу. Эти кровоизлияния наиболее выражены в первый месяц реабилитации у пациентов с вялыми формами параличей. Перед реабилитацией необходимо предупредить пациентов и их родственников о таких явлениях, чтобы они не волновались.
На период появления отеков в нижних конечностях из-за отсутствия чувствительности пациентов на ночь укладывают в позу лягушки с разведенными нижними конечностями, полусогнутыми в тазобедренных и коленных суставах, в приподнятом положении. Обычно ноги укладывают на подушки. Если же пациент может лежать на животе, то ночь он должен лежать на животе или на боках. При этом надо следить, чтобы не пережимались крупные магистральные сосуды во избежание позиционного сдавления тканей. Особенно важно эти меры профилактики соблюдать у пациентов с анатомическим перерывом спинного мозга и вялыми формами паралича.
Стадия отеков при интенсивном реабилитационном процессе заканчивается к концу 3-4-й недели. Для ускорения прохождения стадии отеков можно производить массаж нижних конечностей. Для этого их укладывают в возвышенное положение. Циркулярными давящими движениями большого и указательного пальцев левой и правой кисти от кончиков пальцев ноги пациента делают движения, напоминающие надевание чулок на конечность. Движения проводятся до паховых складок пациента, «сгоняя» таким образом отеки. Такой массаж могут делать родственники несколько раз в день. Пациент при этом может лежать на спине, но более эффективен способ, когда пациент лежит на животе.
ТРОФИЧЕСКИЕ НАРУШЕНИЯ. ПРОЛЕЖНИ
В литературе (Гайдар Б.В. и соавт., 1998) подробно описан патогенез пролежней, предлагаются классификация и способы лечения. Регресс пролежней, с которым столкнется врач при проведении интенсивной реабилитации, ранее никем не описан, поэтому рассмотрим его подробнее.
Если у пациентов были пролежни, которые затянулись тонким слоем эпидермиса, то регресс заболевания неизбежно пройдет через стадии:
а) вскрытие пролежней;
б) появление очагов черного некроза;
в) усиление кровенаполнения тканей, окружающих раневую поверхность, их отек, гиперемия;
г) кровотечение из ран;
д) нагноение и отторжение некротических участков тканей раневой поверхности (при глубоких пролежнях, с вовлечением в процесс надкостницы и кости, возможно отхождение секвестров);
е) усиленная регенерация тканей в области раны, причем одним из отличительных признаков является регенерация тканей от дна раневой поверхности послойно кверху (кость, надкостница, мышцы, кожа). Как известно, патологический процесс, заканчивающийся рубцеванием, идет сверху вниз, то есть по направлению от кожи к кости;
ж) регенерация кожного эпителия.
Иллюстрацией к изложенному является процесс регенерации тканей в пяточной области левой и правой стоп у пациента А., 33 лет, получившего травму в авиакатастрофе (фото 10.1а-10.1д, 10.2б-10.2д).
Диагноз: тяжелая черепно-мозговая травма. Переломовывих ThIX — ThXII с повреждением спинного мозга. Перелом правого бедра. Переломы нижней трети правой и левой голеней и голеностопного сустава. Множественные переломы костей свода стопы и пальцев. Травматический отрыв бугра правой пяточной кости и части ахиллова сухожилия. Перелом нижней трети левого предплечья. Нижняя параплегия. Нарушение функции тазовых органов. Пациенту сделан задний спондилодез металлическими пластинами. В результате нагноения удален фрагмент диафиза правого бедра (10 см), остеосинтез аппаратами наружной фиксации. В области правого бедра сформировался ложный сустав. Остеосинтез аппаратами наружной фиксации костей правого бедра в течение полутора лет оказался неэффективным.
Во время нахождения в стационаре в первый месяц после травмы у пациента развились пролежни в крестцовой области и пяточных областях. В области крестца сделана пластика. На пятках в результате консервативного лечения пролежни затянулись тонким слоем эпидермиса.
При поступлении на реабилитацию через 1 год 6 месяцев после травмы ран в области пролежней не было (фото 10.1а, 10.2а). Через неделю от начала реабилитации на пяточных областях и в области правой коленной чашечки на месте бывших пролежней появились раны с участками черного некроза.
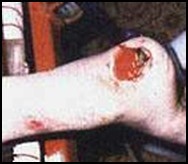
Вокруг раны наблюдаются гиперемированные ткани (вторая неделя). На третьей неделе, в ране идет активный регенерационный процесс. Участки черного некроза[8] лизируются и замещаются специализированными тканями. К концу четвертой недели регенерирующие ткани полностью заполняют раневой дефект и начинают выступать над краями раны. С этого момента мазевые повязки отменяются. Рана прижигается слабым раствором марганцовокислого калия и по возможности не перевязывается. Весь процесс отображен на цветной вклейке. Замечательным является факт регенерации костной ткани, проходящей через стадию хряща на месте отрыва пяточного бугра.
5-6-я недели реабилитации. Начинается усиленная регенерация эпителия кожи. Дефект полностью закрывается специализированными тканями. Интересно, что регенерирующие ткани заполняют объем дефекта и продолжают регенерировать до тех пор, пока не достигнут исходного физиологического уровня.
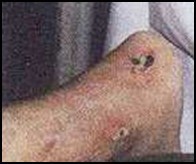
а. Первый день. Перед реабилитацией на месте бывших пролежней тонкая кожа с сухой корочкой. Гипотрофия окружающих тканей. Конечность холодная.
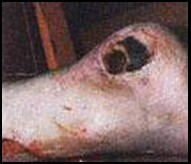
б. Конец первой недели. Появились зияющие раны. Виден участок черного некроза. Обработка перекисью водорода, повязка с «Левосином». Конечность теплая.
8
В клинической практике принято удалять некротизированные ткани с поверхности ран. В данном случае при регрессе пролежней и интенсивной регенерации тканей нежелательно удалять очаги черного некроза, так как выделяемые ими медиаторы воспаления, протекающие в паравоспалительных зонах процессы апоптоза, являются стимуляторами регенерационного процесса. (Это явление описано в сборнике «Программированная клеточная гибель» под редакцией В.С. Новикова). Попытка очистить рану от очагов черного некроза приведет к замедлению регенерационных процессов. Особенно нежелательно допускать очистку раны в области крупных суставов, потому что это приведет к углублению деструктивного процесса с последующим разрушением суставной сумки и вскрытию полости сустава.