X. Заболевания половой сферы
1. Заболевания мужских половых органов (гиперплазия, воспалительные и другие болезни предстательной железы; водянка яичка, орхит и эпидидимит; гипертрофия крайней плоти и фимоз; болезни полового члена; водянка яичка или семенного канатика; нахождение обоих яичек в брюшной полости или паховых каналах; другие болезни мужских половых органов) со значительными и умеренными нарушениями функций. При наличии заболеваний, поддающихся консервативному или оперативному лечению, – до их полного излечения.
2. Воспалительные заболевания женских половых органов (вульвы, влагалища, бартолиниевых желез, яичников, маточных труб, матки, тазовой клетчатки, брюшины) – до полного излечения.
3. Выраженное варикозное расширение вен в области вульвы.
4. Крауроз вульвы.
5. Генитальный и экстрагенитальный эндометриоз.
6. Выраженные нарушения положения женских половых органов.
7. Резко выраженные или сопровождающиеся нарушением функций пороки развития и недоразвития женской половой сферы (выраженный инфантилизм органов), гермафродитизм.
8. Опущение или частичное выпадение женских половых органов.
9. Стойкие нарушения менструальной функции.
XI. Инфекционные заболевания
1. Инфекционные и паразитарные болезни: кишечные инфекции, бактериальные зоонозы, бактериальные и вирусные болезни, в т. ч. передаваемые членистоногими, болезни, вызываемые хламидиями, риккетсиозы и другие болезни, не поддающиеся или трудно поддающиеся лечению, включая временные функциональные расстройства после острых инфекционных и паразитарных болезней.
При наличии положительных серологических или аллергологических реакций (Райта, Хеддельсона, Бюрне) без клинических проявлений бруцеллеза вопрос о допуске к занятиям спортом решается индивидуально.
Носительство поверхностного (австралийского) антигена вирусного гепатита В является основанием для детального обследования с целью исключения скрыто протекающего хронического заболевания печени.
Лица, переболевшие вирусным гепатитом, брюшным тифом, паратифами при отсутствии у них нарушений функций печени и желудочно-кишечного тракта могут быть допущены к занятиям спортом, но не ранее, чем через 6 месяцев после окончания стационарного лечения (не показаны виды спорта, направленные на развитие выносливости).
2. Туберкулез органов дыхания: легких, бронхов, внутригрудных лимфатических узлов, плевры, в том числе неактивный при малых остаточных изменениях после перенесенного заболевания, включая спонтанно излеченный туберкулез.
Наличие единичных мелких петрификатов в легких или внутригрудных лимфатических узлах не является противопоказанием к занятиям спортом.
3. Туберкулез внегрудной локализации: периферических и брыжеечных лимфатических узлов, перикарда, брюшины, кишечника, костей и суставов, мочеполовых органов, глаз, кожи, других органов.
Лица с неактивным туберкулезом органов дыхания и внегрудных локализаций, т. е. при отсутствии признаков активности после завершения лечения в течение 5 лет, снятия с диспансерного учета и при отсутствии любых остаточных изменений могут быть допущены к занятиям спортом.
4. Лепра.
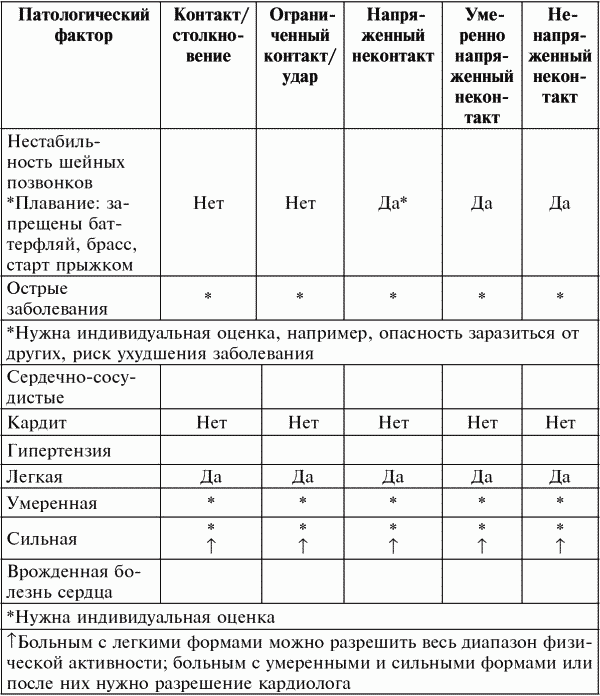
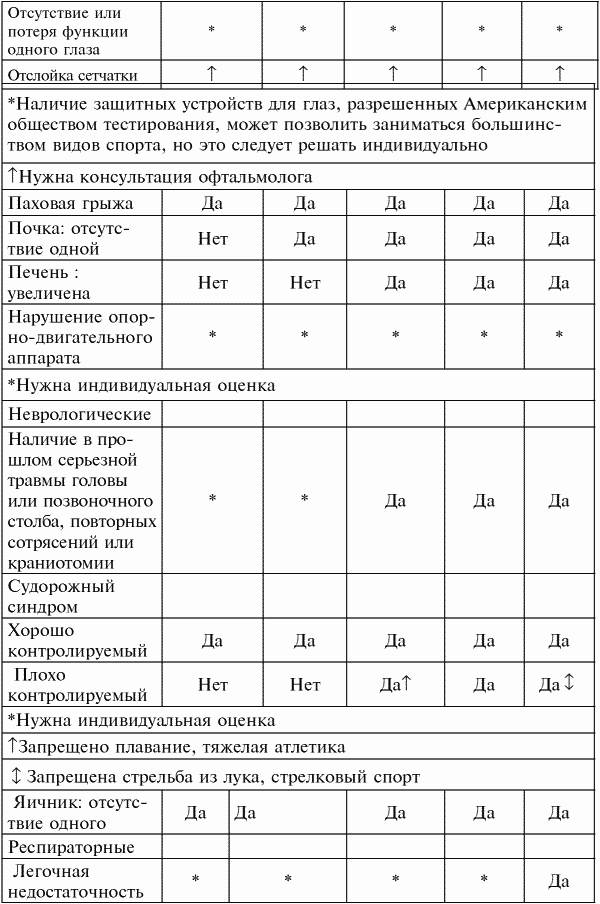
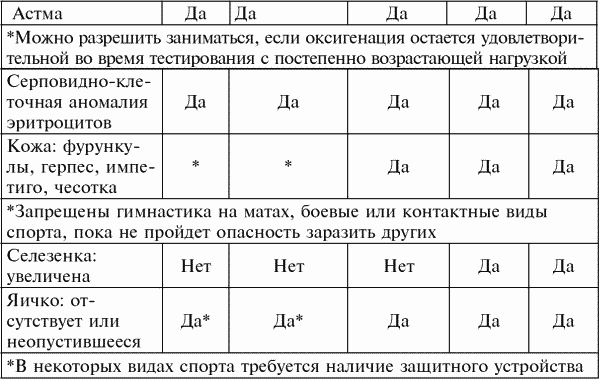
Противопоказания к занятиям соревновательными видами спорта с позиции зарубежных специалистов (Дж. Дункан Мак-Дугалл, Говард Э. Уэнгер, Говард Дж. Грин , 1998)
Приложение 3
Первая помощь при неотложных состояниях (краткий справочник по материалам Т. Е. Виленской)
Острые нарушения кровообращения
Обморок – внезапная кратковременная потеря сознания вследствие преходящих нарушений мозгового кровообращения.
Причины обморока у детей:
а) нарушение нервной регуляции сосудов (ортостатические, синокаротидные, рефлекторные обмороки);
б) кардиогенные обмороки (при тахии брадиаритмиях, пароксизмальной тахикардии, пороках сердца);
в) гипогликемические состояния;
г) инфекции, интоксикации.
Клиническая картина
Обмороку часто предшествуют тошнота, зевота, потливость, слабость, потемнение в глазах, головокружение, шум в ушах. В дальнейшем – потеря сознания, резкая бледность, снижение мышечного тонуса, расширение зрачков. Дыхание поверхностное. Пульс слабого наполнения, АД снижено, тоны сердца приглушены.
Неотложная помощь
1. Уложить ребенка горизонтально с приподнятыми ногами, обеспечить доступ свежего воздуха.
2. Использовать рефлекторные воздействия: обрызгать лицо водой, дать вдохнуть пары нашатырного спирта.
Декомпенсированная фаза: выраженные нарушения сознания вплоть до комы, мышечная гипотония, систолическое давление ниже 60 мм рт. ст., распространенный цианоз кожи и слизистых, нитевидный пульс, анурия, ЦВД отрицательное.
Приступ пароксизмальной тахикардии
Внезапное учащение сердечного ритма >150–160 уд. в минуту у старших и >200 уд. в минуту у младших детей длительностью от нескольких минут до нескольких часов с внезапным восстановлением ЧСС.
Причины:
– нарушения вегетативной регуляции сердечного ритма;
– ограничение поражения сердца;
– дизэлектролитные нарушения;
– психоэмоциональное и физическое напряжение.
Клинические формы
Наджелудочковая форма – следствие изменения вегетативной регуляции. Жалобы на резкое сердцебиение, чувство нехватки воздуха, головокружение, слабость, тошноту. Отмечают бледность, потливость, полиурию. Тоны сердца громкие, ЧСС не поддается подсчету, шейные вены набухают, часто рвота.
Признаки сердечной недостаточности (одышка, гипотония, гепатомегалия) развиваются нечасто, в основном при затянувшемся приступе. ЭКГ: тахикардия до 150–200 уд. в минуту, неизмененный желудочковый комплекс, измененный зубец Р.
Гипертонический криз
Лечение неотложных состояний (гипертонического криза). Гипертонический криз – это внезапное ухудшение состояния, обусловленное резким повышением АД. Гипертонические кризы чаше всего возникают при симптоматических АГ (острый гломерулонефрит, системные заболевания соединительной ткани, реноваскулярная патология, феохромоцитома, черепно-мозговые травмы и др.).
У детей и подростков выделяют гипертонические кризы двух типов. Первый характеризуется возникновением симптомов со стороны органов-мишеней (ЦНС, сердце, почки), второй протекает как симпатоадреналовый пароксизм с бурной вегетативной симптоматикой.
Клиническая картина гипертонического криза характеризуется внезапным ухудшением общего состояния, подъемом систолического АД (более 150 мм рт. ст.) и/или диастолического давления (более 95 мм рт. ст.), резкой головной болью. Возможны головокружение, нарушение зрения (пелена перед глазами, мелькание мушек), тошнота, рвота, озноб, бледность пли гиперемия лица, ощущение страха.